Olá! Tudo bem com vocês? Eu espero que sim!
Dessa vez, vim falar sobre os repelentes infantis e te ajudar a escolher o melhor para seu filho.
Tema que já havia comentado há 7 anos… Será que alguém se lembra? Link: https://clinicagoncalves.com/2017/11/23/nao-deixe-ele-tirar-o-sono-do-seu-filho/
Então trago novidades e curiosidades nesse momento crítico assolado pelo aumento dos casos de Dengue, no Brasil.
1) Quais as características ideais de um repelente?
Os repelentes são substâncias químicas ou orgânicas que transformam a atmosfera nociva para os insetos nos 4cm (apenas isso) ao redor da pele humana, evitando sua picada.
E deve:
- Repelir várias espécies de insetos
- Ser eficaz por pelo menos OITO horas
- Atóxico
- Ter pouco cheiro
- Ser resistente à abrasão e à água
- Cosmeticamente agradável
- Economicamente viável
Portanto, ao escolher uma marca de repelente para seu filho, leve em conta tudo isso.
2) Quais e o que são os repelentes de DEET?
Os repelentes de DEET são os mais utilizados e mais “antigos”. Exemplos: OFF e Repelex.
Têm amplo espectro contra o Aedes (mosquito da Dengue), Culex, Anopheles…
Pontos de destaque: concentração!!!
Quanto maior a concentração, maior capacidade de repelir insetos.
Veja a tabela:
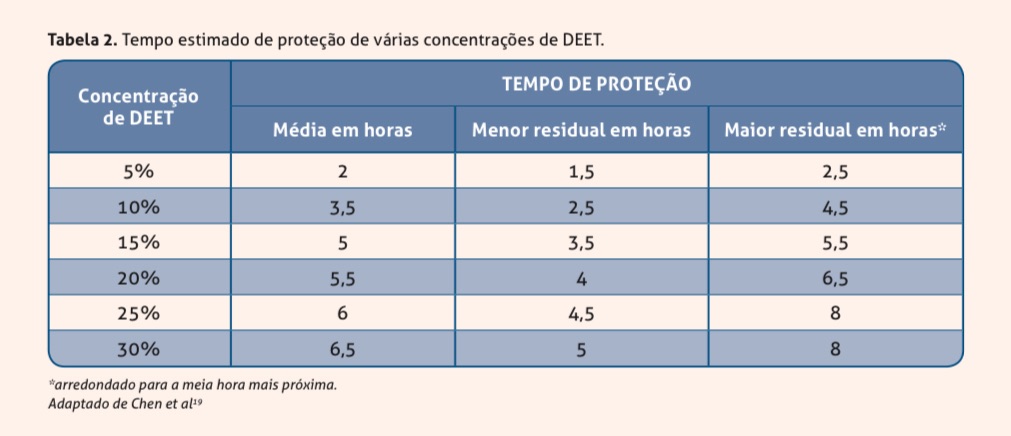
No entanto, não existe consenso qual seria o valor máximo de concentração para crianças…
A Academia Americana de Pediatria recomenda até 30% de concentração.
Produtos com mais de 50% não estão disponíveis no Brasil e podem aumentar a toxicidade (efeitos adversos).
Opções:
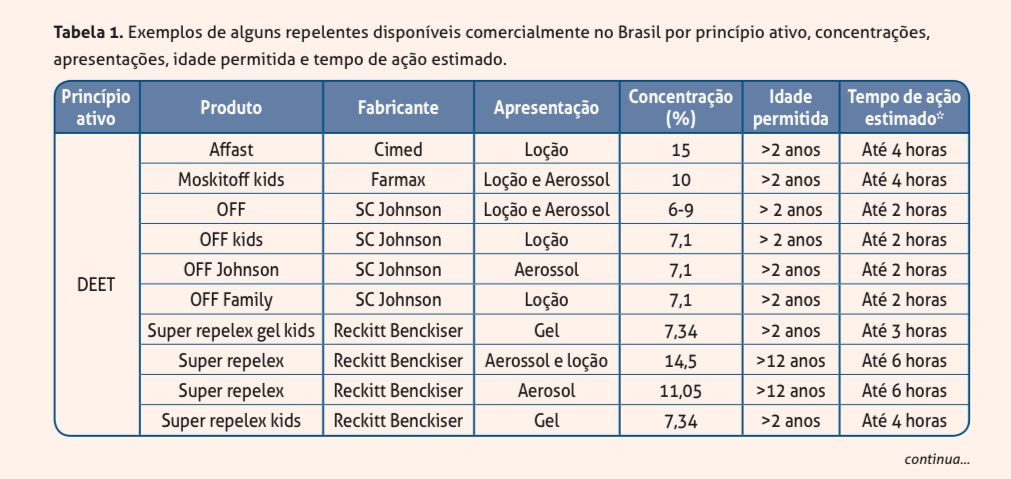



Pontos de atenção:
- Não são liberados para menores de 2 anos.
- Tempo de ação curto (2-4h).
- Concentração
3) Quais e o que são os repelentes IR3535?
Os repelentes IR3535 são biopesticidas sintéticos.
A sua eficácia é semelhante à do DEET contra o mosquito da Dengue.
Opções:
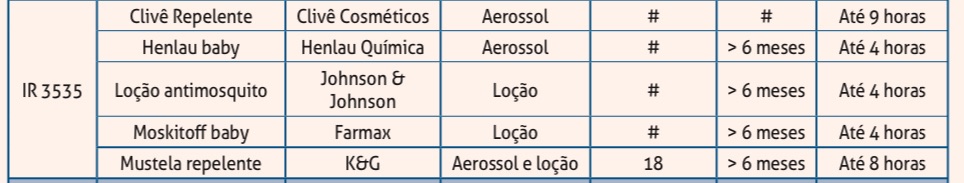


Pontos de atenção:
- Liberados a partir de 6 meses de idade.
- Os fabricantes não informam, em grande parte a sua concentração. Ideal concentrações ao redor de 20%.
- Baixa toxicidade. Porém pode irritar olhos/pele.
4) Quais e o que são os repelentes de Icaridina (Picaridina)?
Os repelentes de Icaridina são da classe das aminas cíclicas, derivados (semelhança química) com a pimenta.
Duas vezes mais potentes que o DEET contra o mosquito da Dengue. Melhor proteção também contra mosquitos que causam a Malária e Arboviroses. Em concentrações a 20%, mais eficaz contra carrapatos.
Opções:
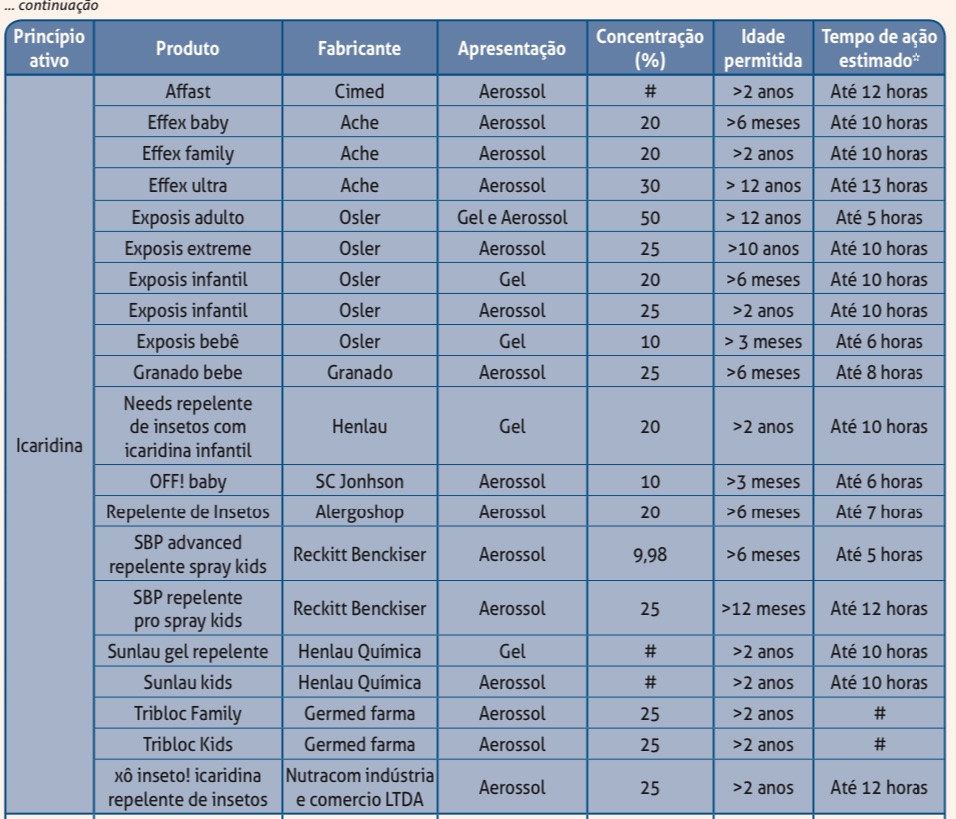
Pontos de atenção:
- Existem marcas disponíveis já para maiores de 2-3 meses de idade.
- Maior proteção contra insetos (principalmente nas concentrações a 20% ou mais).
- A maioria apresenta tempo de ação maior que 8h (lembra do começo do texto?).




Diante de tantas vantagens, não preciso nem dizer que esses são os meus preferidos!!!
Muita coisa?!?
Bom depois disso, vou deixar aqui algumas perguntas e respostas também muito comuns sobre o tema “Repelentes”.
5) E a Citronela?
A Citronela pode ser utilizada. Mas tem um tempo de proteção curto de 20 minutos a 2h.
E também pode causar irritação de pele/olhos.
6) Comer alho ajuda a combater os mosquitos?
Não!
Estudo duplo-cego, controlado comprovou que não.
Link abaixo.
7) Repelentes ultrassônicos ajudam?
Os estudos mostram que também não.
Assim como os dispositivos elétricos luminosos com luz azul.
8) E as pulseiras com repelente?
Pulseiras embebidas com Repelentes, como o DEET, não são efetivas.
Como a repelência se dá por evaporação e há 4 cm da área aplicada, a sua proteção não é realmente efetiva.
9) Repelentes e inseticidas nas roupas?
Existem produtos à base de Permetrina e/ou Icaridina para serem aplicadas em roupas.
Bem como malhas e mosqueteiros tratados com Permetrina que garantem até 3 anos de proteção.
Essas telas são recomendadas apenas para criança com mais de 6 meses.
A Permetrina é um inseticida, e não um repelente. Então todo cuidado com ele devido ao risco de intoxicação. Seu uso respeitando as recomendações do fabricante não traz riscos à saúde.
Inclusive a associação de inseticidas às roupas e uso de repelentes se mostrou a forma mais eficaz de combate às picadas dos insetos.

Os Repelentes, mesmo que não sejam específicos para utilização nas roupas, podem ser aplicados sobre elas (NUNCA sob elas) e terão o mesmo tempo de ação. Entretanto, podem e devem ser reaplicados após a lavagem.
O DEET pode danificar tecidos de rayon, spandex além de dissolver coberturas móveis de plástico e vinil. Mas não causam os mesmos problemas em tecidos de lá, nylon ou algodão.
A Icaridina não traz esses problemas.
10) Protetor solar ou repelente? Qual aplicar primeiro?
A recomendação é aplicar o Filtro Solar, PRIMEIRO.
Aguardar 15 minutos ou até a secagem e, APÓS, aplicar o Repelente.
A Icaridina parece não apresentar esse problema.
11) Quantas vezes eu posso ou devo utilizar Repelente no meu filho?
O mais importante: siga as recomendações do fabricante.
No entanto, de uma forma geral:
- Menores de 1 ano, apenas 1x ao dia.
- De 1-12 anos 2x ao dia.
- Maiores de 12 anos, 2 a 3x ao dia.
E é por isso que, quanto maior o tempo de ação, melhor seria o Repelente.
Espero que tenha ajudado em mais essa.
Como disse no começo, os casos de Dengue em 2024 estão alarmantes!!!
Vamos proteger os nossos pequenos!
Até breve.
Dr Vinícius F. Z. Gonçalves- Pediatra e Neonatologista
CLÍNICA GONÇALVES– Deixe a nossa família cuidar da sua.
Fontes:
1) Guia Prático de Atualização Departamento Científico de Dermatologia (Junho 2020)- Sociedade Brasileira de Pediatria- Repelentes e outras medidas protetoras contra insetos na infância. Link: https://www.sbp.com.br/fileadmin/user_upload/22479d-GPA_-_Repelentes_e_medidas_protet_insetos_na_inf.pdf